A psoríase é uma doença crónica de natureza inflamatória muito frequente, afetando, segundo a Organização Mundial de Saúde, 2 a 3% da população mundial. É tão comum nos homens como nas mulheres, podendo surgir em qualquer idade, mas geralmente tem início entre os 30 e os 70 anos, sendo mais frequente nos adultos. Ainda assim, crianças e bebés podem também ser afetados (psoríase infantil).
A psoríase não é apenas considerada uma doença da pele, mas uma patologia multissistémica. Para além da pele, pode também afetar as unhas e as articulações, e está associada a um risco aumentado de múltiplas comorbilidades, particularmente doença cardiovascular, diabetes e depressão.
Existem vários subtipos clínicos de psoríase, sendo que na forma mais comum (psoríase crónica em placas), os doentes apresentam placas eritematosas (avermelhadas) na pele, bem demarcadas, com uma escama prateada por cima (ver imagem superior). As áreas mais afetadas são os cotovelos, joelhos, couro cabeludo e a região lombar. Veja abaixo mais informação sobre os sinais e sintomas da psoríase e fotos das várias apresentações clínicas.
Causas da psoríase
Embora a causa da psoríase não seja ainda completamente compreendida, esta parece ser uma patologia multifactorial, com influência de vários fatores genéticos, ambientais e auto-imunes. Pensa-se que surja no contexto de uma predisposição genética associada a um estímulo externo.
Existem fatores desencadeantes que podem levar ao início da doença ou ao agravamento dos sintomas, a saber:
- Tabagismo (ser fumador);
- Obesidade (excesso de peso);
- Alcoolismo;
- Stress físico ou emocional;
- Infeções bacterianas (bactérias) ou víricas (vírus);
- Alguns fármacos (medicamentos);
- Gravidez;
- Traumatismos.
Embora não seja uma doença hereditária, a genética desempenha um papel considerável na fisiopatologia da psoríase, sendo esta patologia mais comum em familiares de doentes afetados do que na população geral.
Sinais e sintomas da psoríase
A apresentação clínica (sinais e sintomas) da psoríase pode ser variada. Existem vários subtipos clínicos, tais como:
1. Psoríase em placas
2. Psoríase gutata
3. Psoríase palmo-plantar
4. Psoríase pustulosa
5. Psoríase inversa
6. Psoríase eritrodérmica
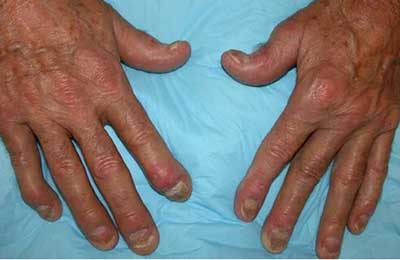
7. Psoríase ungueal
8. Psoríase artropática ou artrite psoriática
Saiba, de seguida, como diagnosticar a psoríase.
Diagnóstico da psoríase
O diagnóstico da psoríase é essencialmente clínico (feito em consulta através da observação do paciente). Existem várias doenças com sinais e sintomas semelhantes aos da psoríase (como a parapsoríase, por exemplo), pelo que é importante ser observado por um dermatologista.
As características das lesões, a sua localização e evolução são informações importantes a ter em conta. Em alguns casos pode ser necessária a confirmação com biópsia de pele.
A psoríase é contagiosa?
A psoríase não é uma doença contagiosa ou transmissível de pessoa para pessoa, ou seja, a psoríase não se transmite ou se “pega” por contato direto entre seres humanos.
Complicações da psoríase
As manifestações de psoríase podem ser leves, moderadas ou graves, dependendo do subtipo clínico e da extensão de pele afetada. Felizmente, as formas leves são as mais frequentes (80% dos casos), contudo, podem ter um impacto muito negativo na qualidade de vida e auto-estima dos doentes.
Algumas formas mais graves de psoríase podem estar associadas a complicações. Por exemplo, doentes com psoríase pustulosa ou com psoríase eritrodérmica têm maior risco de sepsis e complicações renais (nos rins), hepáticas (no fígado) ou respiratórias.
A psoríase tem cura?
A psoríase é uma doença crónica e não tem cura definitiva. No entanto, existem múltiplos tratamentos que permitem controlar a doença e devolver qualidade de vida ao doente. O tratamento deve ser individualizado a cada doente e prescrito sempre pelo médico dermatologista (especialista em dermatologia).
Medidas preventivas na psoríase
Medidas preventivas apropriadas incluem evitar os desencadeantes mencionados acima, tais como: tabagismo, obesidade, alcoolismo, stress, alguns fármacos (medicamentos ou remédios), infeções ou traumatismos.
É importante manter a pele hidratada, utilizando produtos adequados.
Geralmente, a exposição à luz solar melhora as lesões de psoríase, mas é necessário utilizar medidas de fotoproteção adequadas.
Saiba, de seguida, como tratar a psoríase.
Tratamento da psoríase
O tratamento deve ser individualizado e adaptado a cada pessoa, dependendo da gravidade da doença, comorbilidades e resposta clínica. Felizmente existem muitas abordagens terapêuticas eficazes, sendo que é importante serem prescritas e monitorizadas por um dermatologista. Os tratamentos podem ser por via tópica (cremes, pomadas, etc.), oral (comprimidos) ou injeções.
Atualmente, os tratamentos mais comuns são:
- Corticóides;
- Análogos da vitamina D;
- Ácido salicílico;
- Tazaroteno;
- Tacrólimus e Pimecrólimus;
- Radiação ultravioleta (fototerapia);
- Medicamentos orais, incluindo imunossupressores como ciclosporina ou metotrexato;
- Novos tratamentos biológicos.
Não existe qualquer tipo de tratamento caseiro ou remédio natural com eficácia comprovada no tratamento da psoríase. O doente nunca se deve auto-medicar, sob pena de poder agravar o seu estado de saúde. Em caso de dúvidas ou agravamento dos sintomas deve procurar o seu médico dermatologista (especialista em doenças da pele).









 Diabetes - o que é, tipos, sintomas, tratamento
Diabetes - o que é, tipos, sintomas, tratamento Pele seca - causas, tratamento, como hidratar a pele
Pele seca - causas, tratamento, como hidratar a pele Depressão no adulto - causas, sintomas, tratamento
Depressão no adulto - causas, sintomas, tratamento Sintomas de Stress - como combater o stress?
Sintomas de Stress - como combater o stress? Gravidez semana a semana - Tudo sobre a gestação
Gravidez semana a semana - Tudo sobre a gestação Obesidade - Causas, como tratar e prevenir
Obesidade - Causas, como tratar e prevenir