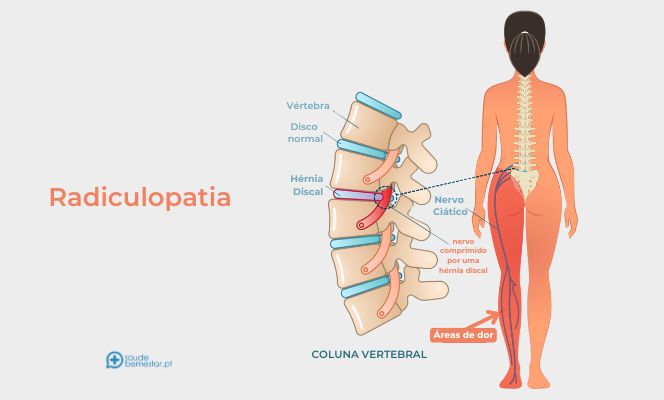
A radiculopatia é um sintoma que surge quando os nervos da coluna vertebral são comprimidos ou irritados, levando à sua inflamação. Esta compressão pode causar dor intensa, fraqueza muscular, formigueiros ou perda de sensibilidade. A compressão nervosa pode afetar várias áreas do corpo, dependendo da localização da lesão dos nervos na coluna vertebral.
Quando são comprimidos nervos da coluna cervical a radiculopatia é mais frequentemente nos nervos dos membros superiores; quando são comprimidos os nervos da coluna lombar a radiculopatia ocorre nos membros inferiores. A compressão dos nervos da coluna torácica ou dorsal é mais rara e pode provocar dor ao longo das costelas, conhecida como nevrite intercostal.
A radiculopatia é uma causa frequente de dor crónica, afetando de forma considerável a qualidade de vida das pessoas.
Causas da radiculopatia
As principais causas da radiculopatia incluem:
- Hérnia discal ou hérnia de disco: Uma das causas mais frequentes, em que o disco intervertebral se desloca e comprime uma raiz nervosa ou nervo da coluna;
- Espondilose, estenose ou artrose da coluna: Alterações degenerativas que diminuem o calibre dos espaços por onde os nervos passam, levando à sua compressão e irritação;
- Lesões traumáticas: Acidentes ou traumatismos que provoquem lesões na coluna, tais como fraturas, podem levar à compressão nervosa, provocando radiculopatia.
Existem vários fatores de risco que podem aumentar o risco de desenvolver radiculopatia, a saber:
- Envelhecimento/ degeneração: Com o tempo, o desgaste natural dos discos aumenta o risco de haver estenose da coluna que provoque radiculopatia;
- Postura inadequada: Movimentos repetitivos ou posturas incorretas durante muito tempo podem levar a dor nas costas e, em alguns casos, a radiculopatia.
Sintomas da radiculopatia
Os sintomas variam de acordo com a região da coluna (cervical, dorsal ou lombar) afetada, bem como com o nervo ou raiz nervosa afetada em cada uma das regiões. Assim, os sintomas irão corresponder à zona motora e sensitiva inervada por esse nervo e serão de:
- Dor: A compressão do nervo irá provocar dor, que começa na região afetada da coluna e que irradia ao longo do trajeto do nervo comprimido;
- Formigueiros e dormência: A compressão nervosa provoca parestesias (formigueiros e dormência) ou alterações da sensibilidade no território dos braços ou pernas inervados por essa raiz nervosa. Algumas alterações sensitivas poderão ser térmicas (calor ou frio) ou dolorosas (dor ao toque);
- Fraqueza muscular: A radiculopatia provoca diminuição da função motora do nervo, levando a diminuição da força e dificuldade em realizar movimentos que dependem dos músculos afetados.
Diagnóstico da radiculopatia
O diagnóstico da radiculopatia baseia-se numa avaliação clínica detalhada, com avaliação dos pontos dolorosos, da força e da sensibilidade nos membros. Esta informação é, muitas vezes, suficiente para se identificar qual a raiz nervosa comprimida e responsável pela radiculopatia e é fundamental no correto diagnóstico.
Frequentemente, são solicitados exames complementares como a ressonância magnética (RM) da coluna. Este exame é essencial para identificar a localização exata da compressão nervosa, bem como a causa dessa compressão. Exames como a tomografia computorizada (TC ou TAC) da coluna também podem ser importantes neste diagnóstico.
A radiculopatia tem cura?
O prognóstico da radiculopatia depende da gravidade dos sintomas e da causa subjacente. Muitos casos respondem bem ao tratamento conservador, com alívio da dor e recuperação completa da função nervosa. Em situações mais graves, nomeadamente quando existe défice motor ou sensitivo, ou quando a dor não resolve com o tratamento conservador, pode ser necessário realizar tratamento cirúrgico.
Tratamento da radiculopatia
O tratamento da radiculopatia tem como objetivo aliviar a dor e melhorar a qualidade de vida. Algumas opções de tratamento são:
- Fisioterapia - A fisioterapia desempenha um papel crucial na reabilitação de pacientes com radiculopatia. Os exercícios ajudam a fortalecer os músculos que suportam a coluna, corrigir a postura e melhorar a flexibilidade. Técnicas como terapia manual e exercícios específicos para alívio da pressão sobre os nervos são frequentemente utilizadas. Além disso, o fisioterapeuta pode orientar o paciente sobre ergonomia para evitar novas crises;
- Medicações - O uso de analgésicos e anti-inflamatórios é frequente no tratamento inicial, ajudando a reduzir a dor e o edema do nervo comprimido. Relaxantes musculares e medicamentos neuromoduladores, como a gabapentina ou pregabalina, podem ser indicados em casos de dor neuropática mais intensa;
- Infiltrações - Em casos mais graves ou em situações de dor persistente, as infiltrações com corticosteroides podem ser recomendadas. Este procedimento é realizado sob orientação imagiológica, permitindo a aplicação precisa do medicamento na área afetada. As infiltrações proporcionam alívio temporário da dor e permitem ao paciente iniciar a fisioterapia de forma mais confortável;
- Adaptação do estilo de vida - Pequenas mudanças, como evitar esforços físicos excessivos, adotar uma postura correta e praticar atividades físicas regulares de baixo impacto, podem prevenir novas crises e promover uma recuperação mais rápida.
- Tratamento cirúrgico (cirurgia) - Em casos mais graves, pode estar indicado o tratamento cirúrgico. Procedimentos como discectomia ou laminectomia têm como objetivo descomprimir os nervos comprimidos.
Cirurgia na radiculopatia
A cirurgia (ou operação) na radiculopatia é indicada em casos graves, onde os tratamentos conservadores não foram eficazes ou existam alterações neurológicas (falta de força ou sensibilidade). Os principais procedimentos cirúrgicos são:
- Discectomia ou microdiscectomia: Remoção do fragmento do disco que comprime a raiz nervosa;
- Laminectomia: Remoção parcial ou total de uma lâmina da vértebra para aliviar a compressão nervosa;
- Foraminotomia: Alargamento do espaço dos foramens (buracos por onde passam os nervos) de forma a criar mais espaço para os nervos e, assim, diminuir a sua compressão.
Estes procedimentos podem ser realizados de forma minimamente invasiva, o que reduz o tempo de internamento e acelera a recuperação.
No pós-operatório, a reabilitação é essencial para restaurar a funcionalidade e prevenir novas lesões. A fisioterapia ajuda a fortalecer os músculos de suporte da coluna, melhorar a mobilidade e ensinar práticas para proteger a coluna no dia a dia. O tempo de recuperação depende do tipo de cirurgia realizada, mas geralmente varia entre semanas a poucos meses.
A longo prazo é fundamental a prática de exercício físico para fortalecer a musculatura que protege a coluna, evitar recidivas e diminuir a incidência de dor lombar.
Complicações são raras, mas podem incluir infeções, lesões nervosas ou recorrência da compressão. A maioria dos pacientes relata um alívio significativo dos sintomas após a cirurgia, com melhoria substancial na qualidade de vida.


 Hérnia discal - o que é, causas, sintomas, cirurgia
Hérnia discal - o que é, causas, sintomas, cirurgia Espondilose (artrose na coluna) - causas, sintomas, tratamento
Espondilose (artrose na coluna) - causas, sintomas, tratamento Ressonância Magnética da Coluna - Exames de RM
Ressonância Magnética da Coluna - Exames de RM Tomografia Computorizada (TC ou TAC) da Coluna
Tomografia Computorizada (TC ou TAC) da Coluna Radiografia da Coluna ou Raio X da Coluna
Radiografia da Coluna ou Raio X da Coluna