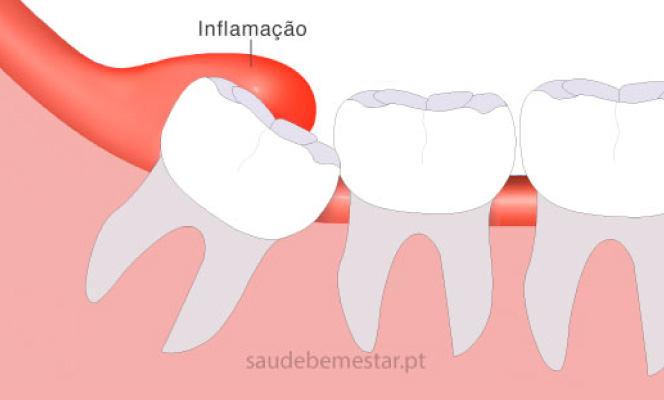
A pericoronarite é uma afeção dos tecidos moles que circundam a coroa de um dente e que se verifica, por norma, durante a sua erupção. Pode iniciar-se com uma situação de inflamação ligeira, evoluindo depois para uma situação de infeção pericoronária, ou seja, corresponde a uma reação inflamatória de origem infeciosa (causada por bactérias).
Esta reação inflamatória ou pericoronarite infeciosa é habitualmente aguda (pericoronarite aguda), isto é, de aparecimento súbito e desenvolvimento rápido, mas pode ter também caráter subagudo ou crónico (pericoronarite crónica), se a sua duração perdurar no tempo.
A pericoronarite do dente do siso é bastante frequente, e apesar de não ser uma afeção exclusiva dos sisos, é nestes dentes que ocorrem a quase totalidade dos casos. A pericoronarite ocorre principalmente nos sisos inferiores, pois o espaço existente entre a coroa destes dentes e a gengiva constitui uma área ideal para a acumulação de restos alimentares mais difíceis de remover durante a escovagem ou limpeza dos dentes, favorecendo, desta forma, a proliferação de bactérias.
Apesar de não ser por norma uma afeção grave, quando negligenciada, a pericoronarite apresenta um potencial risco de disseminação para as estruturas adjacentes, promovendo processos infeciosos mais severos e bem mais difíceis de tratar.
Pericoronarite - causas
Na etiologia da pericoronarite estão algumas ocorrências, sendo as principais as que descrevemos de seguida:
- Dente parcialmente erupcionado ou retido (semi-incluso);
- Colonização de bactérias entre a coroa do dente e a gengiva que a recobre, devido ao acúmulo de alimentos;
- Sulco entre a coroa do dente e a gengiva profundo;
- Dificuldade de higienização do local em questão, ou higiene deficiente;
- Trauma dos tecidos moles que recobrem, ainda que parcialmente, a coroa do dente, ou provocado pelo dente antagonista (maxilar oposto), ou pela própria mastigação.
Devido ao facto de esta afeção estar particularmente relacionada com as complicações decorrentes da erupção dos dentes, os dentes do siso ganham particular destaque, pois são aqueles em que mais vezes se verificam limitações e dificuldade na completa erupção, principalmente pela falta de espaço e mau posicionamento dentário.
O dente do siso ou terceiro molar, também designado popularmente de "dente do juízo", inicia a erupção ou ”nasce”, geralmente, entre os 17 e os 21 anos de idade, sendo contudo normal e relativamente frequente iniciar a sua erupção após este intervalo de idades. O dente do siso, em condições normais, vai nascendo progressivamente sem apresentar sintomatologia, à semelhança dos restantes dentes, até terminar a sua completa erupção.
Na dentição definitiva existem 4 dentes sisos ou terceiros molares, 2 superiores e 2 inferiores, que nascem cronologicamente de forma aleatória, localizando-se atrás dos outros dentes, ou seja, no término das arcadas dentárias, em ambos os lados.
Em algumas situações, ocorre impactação dentária por dificuldade de erupção e o siso fica como um dente incluso ou semi-incluso. Tal situação ocorre quando não se verifica a natural erupção do siso, ficando o dente impactado e torto, ou mesmo preso dentro do osso maxilar. A falta de espaço para o seu correto posicionamento na arcada dentária, está normalmente na origem deste problema, podendo esta situação causar dor de cabeça ou enxaquecas, dores nos maxilares e, por vezes, provocar também dor de ouvido, entre outra sintomatologia.
Saiba, aqui, tudo sobre o dente do siso incluso ou semi-incluso.
Estes problemas associados ao dente do siso, especificamente no que diz respeito à sua erupção parcial ou incompleta, estão portanto frequentemente relacionados com a ocorrência de pericoronarites, pelas razões já descritas.
Durante a gravidez, como existe maior propensão para a inflamação das gengivas devido às alterações hormonais, torna-se igualmente de alguma forma mais recorrente, a ocorrência de pericoronarite em gestantes (na grávida) durante a erupção dos sisos.
Pericoronarite - diagnóstico
O diagnóstico da pericoronarite é efetuado pelo médico dentista com base na avaliação clínica resultante do exame intraoral a da sintomatologia apresentada, podendo nalguns casos recorrer a radiografia (Rx periapical ou ortopantomografia) para verificar a posição dos dentes na arcada dentária, e assim poder definir melhor o plano de tratamento.
Pericoronarite - sintomas
Os sinais e sintomas que estão associados à pericoronarite são os seguintes:
- Dor local (dentes e principalmente tecidos moles / gengiva), que pode ir de moderada a forte;
- Existência de mau-hálito (halitose);
- Inflamação gengival ou gengiva inflamada ou “inchada”, causada por edema ou abcesso;
- Sangramento gengival / tecidos moles que circundam a área afetada;
- Limitação da abertura da boca (trismo), principalmente ao acordar;
- Dificuldade e dor durante a mastigação;
- Dificuldade de deglutição;
- Possível difusão da dor para o ouvido e cabeça, assim como dor de garganta;
- Adenopatias ou hipertrofia (aumento de volume) dos gânglios do pescoço;
- Presença de pus na área afetada, e eventuais episódios de mal-estar e febre baixa, principalmente nos casos de pericoronarite severa disseminada.
Pericoronarite tem cura?
A pericoronarite tem cura se diagnosticada e tratada de forma adequada e atempada, no sentido de eliminar a sua causa subjacente.
Saiba, de seguida, como tratar a pericoronarite.
Pericoronarite - tratamento
O tratamento da pericoronarite é definido conforme a sua gravidade e a causa subjacente, pelo que só o Médico Dentista, após avaliação clínica, poderá estabelecer o plano de tratamento.
Nos casos mais ligeiros, a prescrição de medicação ou remédio para dor de dente, como os analgésicos (paracetamol, por exemplo) e anti-inflamatórios (ibuprofeno, por exemplo) possibilitam a redução ou alívio da dor, enquanto não se trata a causa subjacente. A nível tópico ou local poderão ser também prescritos analgésicos ou anestésicos próprios, normalmente em spay de aplicação direta.
Quando já se verifica uma infeção mais marcada ao nível dos tecidos moles adjacentes ao local do dente, poderá ser indispensável a prescrição de um antibiótico (ex: amoxicilina).
Para além da medicação ou soluções farmacêuticas indicadas, existem procedimentos ou remédios caseiros que permitem também a abrandar ou aliviar a dor. Fazer a aplicação de uma bolsa de gelo na zona da face afetada durante uns 15 minutos, mais do que uma vez ao dia, permitindo assim reduzir a inflamação é um dos procedimentos mais usuais.
O doente deve ter cuidado na utilização de alguns “tratamentos naturais” descritos, por vezes, em alguns blogs na Internet, como os bochechos com água oxigenada ou bochechos breves com água salgada morna. Apesar da água oxigenada e o sal permitirem um efeito antissético e anti-inflamatório, facilitando assim a cicatrização, o uso inadequado destas soluções pode agravar ainda mais o problema, assim como não atuar na causa subjacente.
Quanto ao tratamento cirúrgico ou cirurgia são considerados normalmente dois procedimentos, a saber:
- Gengivectomia / Ulectomia;
- Extração dentária (normalmente do dente do siso).
A gengivectomia consiste no corte e remoção de gengiva “em excesso” na zona da pericoronarite, normalmente chamada de ulectomia quando se refere à remoção do capuz pericoronário que recobre o dente. Este procedimento tem a finalidade de “libertar” ou expor a sua coroa, facilitando consequentemente a normal erupção, isto nos casos onde existe espaço suficiente para o seu correto alinhamento na arcada dentária.
A cirurgia (ou operação) para a extração do siso ou “tirar ou arrancar o dente do siso” deverá ser indicada perante a inexistência do espaço necessário à sua completa erupção ou quando o dente permanece incluso, podendo originar sintomatologia ou reabsorção das raízes dos dentes adjacentes. A extração do siso poderá ser também indicada quando está na origem de dor forte aquando da sua erupção de forma demasiado prolongada ou demorada.
Saiba, aqui, tudo sobre a cirurgia de extração do dente do siso.

 Dente do siso - problemas, sintomas, cirurgia
Dente do siso - problemas, sintomas, cirurgia Exodontia - Extração de dentes ou "tirar dentes"
Exodontia - Extração de dentes ou "tirar dentes" Cárie dentária (dente cariado) - causas, tratamento
Cárie dentária (dente cariado) - causas, tratamento Alveolite - o que é, causas, sintomas, tratamento
Alveolite - o que é, causas, sintomas, tratamento Implante dentário - tipos de implantes, cirurgia, preço
Implante dentário - tipos de implantes, cirurgia, preço Prótese dentária - próteses fixas e removíveis
Prótese dentária - próteses fixas e removíveis Principais Doenças dos dentes e das gengivas
Principais Doenças dos dentes e das gengivas